Il varicocele è una condizione in cui le vene del testicolo si dilatano e diventano tortuose. Sebbene non sia pericoloso per la vita, il varicocele può causare dolore, gonfiore e persino diminuzione della fertilità. Esistono diverse opzioni di trattamento per questa patologia, tra cui l’intervento chirurgico e la scleroterapia. In questo articolo ci concentreremo sulla microchirurgia del varicocele, una tecnica mini-invasiva che utilizza tecniche di microscopia per ridurre al minimo il danno ai tessuti circostanti.
Cos’è il varicocele
Il varicocele è una patologia molto diffusa ed è legata all’incompetenza venosa del plesso pampiniforme. Si tratta di una dilatazione del circolo venoso principale del testicolo, la vena gonadica, che comporta un’alterazione della circolazione nel testicolo e un conseguente danno al testicolo stesso. E’ una malattia che insorge solitamente tra i 15 e i 25 anni di età e, molto raramente, in età avanzata. Generalmente, spiega il Dottor Izzo, Urologo e Andrologo a Napoli, colpisce il lato sinistro ma, a volte, può essere presente anche a destra.

Il sistema venoso testicolare costituisce il plesso pampiniforme, una “rete venosa” che decorre all’interno del funicolo spermatico. Le vene che lo formano, per varie ragioni, possono dilatarsi, allungarsi, rendersi tortuose ed incompetenti, il che esita in una stasi venosa di diversa entità a seconda dei casi.
Evidenti possono essere, quindi, le conseguenze sulla funzione gonadica: ormonosintetica (produzione del testosterone) e spermatogenetica (produzione di spermatozoi).
I meccanismi del varicocele
Il varicocele si sviluppa a causa dell’alterazione del flusso nella vena gonadica. Quando le valvole che regolano il flusso sanguigno nelle vene testicolari non sono perfettamente funzionanti, il sangue non defluisce completamente e ristagna all’interno delle vene. Tale processo genera un’ectasia delle vene testicolari e determina un aumento di temperatura nella zona testicolare, che può portare ad infertilità, oltre a una riduzione dell’ossigeno, a causa del ristagno venoso del sangue e delle sostanze tossiche provenienti da rene e surrene che esso trasporta.
I dati confermano che il testicolo sinistro è maggiormente soggetto allo sviluppo di un varicocele, poiché la vena spermatica a sinistra sbocca nella vena renale fra due arterie, l’arteria mesenterica superiore e l’aorta, che possono generare una compressione sulla vena renale e bloccarne il completo flusso.
Cause del varicocele
La patogenesi, ovvero le cause del varicocele, non è effettivamente nota. E’ probabile che lo sviluppo del varicocele sia indotto da una fragilità congenita delle pareti venose e da un’incontinenza delle valvole che regolano il flusso di sangue.
Sintomi del varicocele
Gran parte dei casi di varicocele non comporta sintomi evidenti, i quali dipendono dalla dimensione della patologia. Nei casi in cui la condizione del varicocele è sufficiente a provocare sintomi chiari, possono manifestarsi:
- dolore al testicolo
- senso di pesantezza al testicolo
- atrofia del testicolo
- plesso ingrandito
- problemi di infertilità
Questa patologia determina un insulto cronico al testicolo che può essere causa di dolore, associato alla pressione eccessiva del sangue nelle vene dilatate, in determinate posizioni assunte per lungo tempo o durante uno sforzo fisico.
E’ molto frequente riconoscere il varicocele nei casi in cui esso comporta l’infertilità, essendo un sintomo molto diffuso di esordio della patologia.
Per riconoscere il varicocele è necessario sottoporsi a un adeguato inquadramento specialistico che abbini alla clinica, e quindi alla visita andrologica, un’attenta valutazione strumentale (ecocolordoppler), seminale (esame del liquido seminale) ed, eventualmente, ormonale.
Alterazione del liquido seminale (spermiogramma)
La gravità dell’alterazione va dalla completa assenza di spermatozoi (azoospermia) fino ad una lieve riduzione del numero (oligospermia). Il varicocele rappresenta una delle cause, o meglio concause, della riduzione della qualità dello sperma anche se il miglioramento del quadro seminale non può essere sempre garantito al 100 %.
Dolore
Il dolore scrotale, ed in particolare emiscrotale sinistro, può essere causato dal varicocele, in particolare da quelli di grado più severo. Il dolore può accentuarsi stando tanto tempo in piedi o durante un’attività fisica più o meno intensa. E’ lo specialista a escludere altre cause di dolore testicolare attraverso una visita approfondita e le indagini strumentali disponibili (ecografia e color-doppler scrotale).
Testicolo sinistro più piccolo del destro (asimmetria dello sviluppo testicolare)
Condizione frequente e da valutare durante l’adolescenza: da qui, da sottolineare l’importanza della prevenzione. In molti casi il varicocele può essere causa di asimmetria testicolare. Sostanzialmente, il testicolo sinistrato, gravato dal “peso” del varicocele, cresce e si sviluppa con maggiore fatica rispetto al controlaterale.
In rari casi possono esservi aspetti di natura estetica, soprattutto per varicocele particolarmente importante, configurando un aspetto “a grappolo di vermi” a carico dell’emiscroto sinistro.
Prestazione clinica
L’esame obiettivo dei genitali esterni, e in particolare della borsa scrotale, costituisce un elemento indispensabile per una corretta visita andrologica.
Il varicocele viene classificato, in base alle caratteristiche cliniche in:
- Varicocele subclinico: quando il varicocele non è palpabile, né visibile. Può essere evidenziato solo con la diagnostica strumentale
- Varicocele di I grado: quando è palpabile solamente durante la manovra di Valsalva
- Varicocele di II grado: quando è palpabile a riposo
- Varicocele di III grado: quando è palpabile ma anche visibile
L’esperto andrologo, inoltre, completa l’esame attraverso la valutazione completa dei testicoli, della loro dimensione e consistenza, elementi centrali per orientare il più scrupoloso giudizio prognostico.
Diagnosi del varicocele
La diagnosi del varicocele viene effettuata attraverso un esame fisico o un’ecografia scrotale. I medici classificano il varicocele in base alla gravità secondo “classificazione di Sarteschi”, dal grado 1 (lieve) al grado 5 (grave). Anche se il varicocele può essere presente in entrambi i testicoli, è più comune nella parte sinistra dello scroto.
L’indagine principe nella diagnosi del varicocele è l’eco-color-doppler scrotale.
Attraverso questo studio è possibile definire con accurata precisione non solo le dimensioni, la morfologia e il profilo testicolare, ma anche le caratteristiche della vascolarizzazione arteriosa e venosa di entrambi i testicoli.
L’indagine completa la valutazione clinica, permettendo di classificare il varicocele in termini di durata ed entità. Inoltre, indispensabile è la valutazione seminale, attraverso l’esecuzione dello spermiogramma, attenendosi ai criteri WHO 2021.
In alcuni casi, può rendersi necessaria una completa valutazione ormonale al fine di definire il giudizio diagnostico e l’orientamento terapeutico.
Trattamento del varicocele
Il trattamento del varicocele dipende dal grado di gravità e dai sintomi. In alcuni casi, il varicocele può essere monitorato e trattato solo se i sintomi peggiorano. In altri casi, il trattamento può essere necessario per alleviare il dolore o per migliorare la fertilità.
Le opzioni di trattamento per il varicocele includono l’intervento chirurgico e la scleroterapia. L’intervento chirurgico è l’opzione più comune ed efficace. La scleroterapia è un’alternativa meno invasiva all’intervento chirurgico. Tuttavia, è meno efficace e può richiedere più di una seduta.
L’approccio chirurgico al varicocele che eseguiamo di routine è la tecnica microchirurgica, dove attraverso una piccola incisione subinguinale di circa tre cm viene esposto il funicolo spermatico e, con l’ausilio di un doppler intraoperatorio e di un sistema di ingrandimento ottico, si procede alla dissezione delle vene ectasiche, garantendo la preservazione dei vasi linfatici e delle arterie del testicolo.
Altri approcci chirurgici possono essere:
- Approccio sovrainguinale o retroperitoneale (Ivanissevich e Palomo)
- Inguinale
- Subinguinale
Da alcuni anni è possibile trattare il varicocele anche con tecnica di sclero-embolizzazione, transfemorale o transbrachiale; tale tecnica, tuttavia, espone il paziente all’azione di radiazioni ionizzanti (Raggi X), in particolare i testicoli, ed è, per tale motivo, una tecnica non sempre consigliabile.
Altra tecnica di sclero-embolizzazione è quella anterograda (sec. Tauber) che, attraverso un approccio chirurgico sub-inguinale ed esposizione del funicolo spermatico, prevede l’incannulamento di una delle vene costituenti il plesso pampiniforme e successiva iniezione di sostanza sclerosante. Anche questa tecnica espone il paziente a radiazioni ionizzanti (raggi X).
L’altra tecnica, ormai, per fortuna, quasi completamente abbandonata, è quella laparoscopica, usata molto in passato, ma che espone il paziente ad un rischio operatorio molto alto considerata la natura benigna della patologia.
Microchirurgia del varicocele
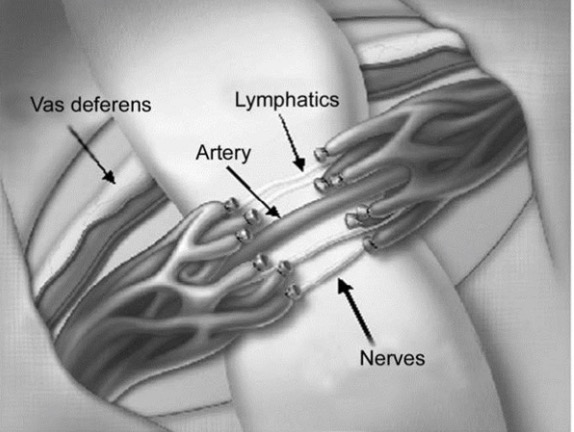 La microchirurgia del varicocele è una procedura chirurgica mini-invasiva che utilizza tecniche di microscopia per ridurre al minimo il danno ai tessuti circostanti. Questo tipo di intervento chirurgico viene eseguito in anestesia generale o spinale.
La microchirurgia del varicocele è una procedura chirurgica mini-invasiva che utilizza tecniche di microscopia per ridurre al minimo il danno ai tessuti circostanti. Questo tipo di intervento chirurgico viene eseguito in anestesia generale o spinale.
La microchirurgia del varicocele inizia con una piccola incisione subinguinale sinistra. Quindi, il chirurgo utilizza un microscopio per identificare le vene dilatate e le isolate dal resto del tessuto circostante. Una volta isolate, il chirurgo collega le vene dilatate per ridurre la pressione sulle vene del testicolo.
Vantaggi della microchirurgia del varicocele
La microchirurgia del varicocele offre numerosi vantaggi rispetto ad altre opzioni di trattamento. In primo luogo, ha un tasso di successo più elevato. Secondo uno studio, il tasso di successo della microchirurgia del varicocele è superiore al 90%. In secondo luogo, la microchirurgia del varicocele ha un minor rischio di complicazioni post-operatorie rispetto all’intervento chirurgico tradizionale. Infatti, la microchirurgia del varicocele può essere eseguita in modo ambulatoriale e il paziente può tornare a casa lo stesso giorno dell’intervento.
Rischi della microchirurgia del varicocele
Anche se la microchirurgia del varicocele è una procedura mini-invasiva, ci sono ancora alcuni rischi associati. I rischi includono infezione, sanguinamento e reazione allergica all’anestesia. Tuttavia, questi rischi sono rari e possono essere minimizzati con una buona preparazione pre-operatoria e un attento monitoraggio post-operatorio.
Recupero dopo la Microchirurgia del Varicocele
Il tempo di recupero dopo la microchirurgia del varicocele dipende dal paziente e dalla gravità della condizione. In generale, i pazienti possono tornare alle normali attività quotidiane entro pochi giorni dall’intervento. Tuttavia, è importante evitare attività fisica intensa per diverse settimane e seguire le istruzioni del medico per garantire una corretta guarigione.
La microchirurgia del varicocele è un’opzione di trattamento altamente efficace e sicura per il varicocele. Offre un tasso di successo elevato e un minor rischio di complicazioni rispetto all’intervento chirurgico tradizionale. Tuttavia, come per qualsiasi procedura chirurgica, ci sono ancora alcuni rischi associati. Prima di decidere se la microchirurgia del varicocele è la giusta opzione di trattamento per te, è importante discutere i rischi e i benefici con il tuo medico.
In definitiva, la microchirurgia del varicocele può migliorare significativamente la qualità della vita dei pazienti con varicocele. È importante cercare cure mediche tempestive per la diagnosi e il trattamento del varicocele per evitare complicanze a lungo termine. Con una corretta preparazione pre-operatoria e un attento monitoraggio post-operatorio, la microchirurgia del varicocele può essere un’opzione di trattamento sicura ed efficace per i pazienti con varicocele.


 contattaci
contattaci




