In questo articolo ci soffermeremo sul trattamento del varicocele, sulla modalità dell’intervento al varicocele e su tutte le accortezze che vengono osservate prima, durante e dopo.
Quando è indicato il trattamento del varicocele?
- Alterazione del liquido seminale (spermiogramma). La gravità dell’alterazione va dalla completa assenza di spermatozoi (azoospermia) fino ad una lieve riduzione del numero (oligospermia). Il varicocele rappresenta una delle cause, o meglio concause, MODIFICABILI della riduzione della qualità dello sperma anche se il miglioramento del quadro seminale non può essere sempre garantito al 100 %.
- Dolore. Il dolore scortale, ed in particolare emiscrotale sinistro può essere causato dal varicocele, in particolare da quelli di grado più severo. Il dolore può accentuarsi stando tanto tempo in piedi o durante un attività fisica, più o meno intensa. E’ lo specialista a escludere altre cause di colore testicolare attraverso una visita approfondita e le indagini strumentali disponibili (ecografia e color-doppler scortale).
- Testicolo sinistro più piccolo del destro (Asimmetria dello sviluppo testicolare): condizione frequente e da valutare durante l’adolescenza e, da qui, l’importanza della prevenzione. In molti casi il varicocele può essere causa di asimmetria testicolare. Sostanzialmente, il testicolo sinistrato, gravato dal “peso” del varicocele, cresce e si sviluppa con maggiore fatica rispetto al controlaterale.
- In rari casi, possono esservi aspetti di natura estetica, soprattutto per varicocele particolarmente importante, configurando un aspetto “a grappolo di vermi” a carico dell’emiscroto sinistro.
Il trattamento chirurgico del varicocele (scopri cos’è il varicocele e come riconoscerlo) mira alla risoluzione del reflusso venoso patologico alla base delle alterazioni a livello gonadico, spiega il Dottor Izzo, Urologo e Andrologo a Napoli.
Qual è la migliore tecnica per la cura del varicocele?
Il miglior approccio è quello microchirurgico sub-inguinale (sec Marmar). Alternative possono essere l’approccio chirurgico:
- Inguinale (sec. Ivanissevich);
- Retroperitoneale, o legatura alta (sec. Palomo);
- Laparoscopico;
- Approccio scrotale;
Nel trattamento del varicocele trova spazio anche la radiologia interventistica attraverso la:
- Scleroterapia anterograda sec. Tauber;
- Scelroterapia retrograda;
- Scleroembolizzazione retrograda mediante cateterismo venoso sec. Seldinger con accesso femorale o brachiale destro;
Gli obiettivi di questi interventi sono, chiaramente, quelli di risolvere il reflusso venoso patologico ma anche prevenire le recidive e l’insorgenza di complicanze.
Dalle linee guida delle European Association of Urology più recenti riportate in questa tabella si evince chiaramente come le diverse tecniche abbiano pro e contro.
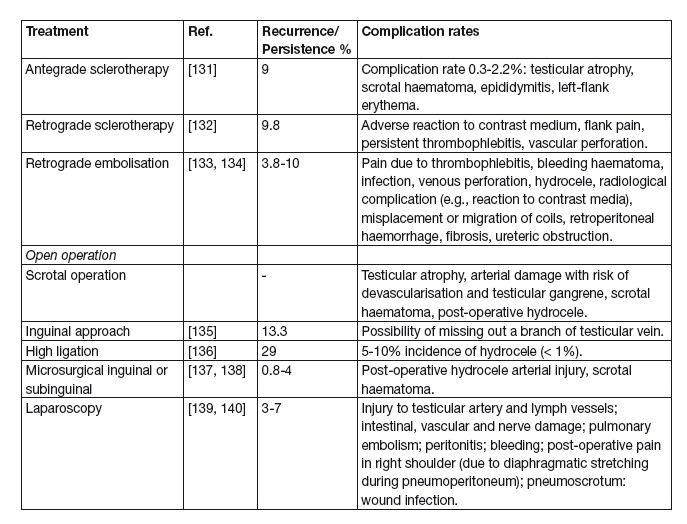 L’approccio chirurgico al varicocele mediante laparoscopia va bandito. E’ riportato dalla letteratura scientifica internazionale come tale approccio sia associato non solo alla possibilità di danneggiare le arterie testicolari e i linfatici ma anche il rischio ingiustificato e molto elevato di danneggiare intestino, vasi sanguigni, nervi, oltre ad essere associato a embolia polmonare, sanguinamento, peritonite e dolore postoperatorio, pneumoscroto, infezione e dolore alla spalla legata all’induzione dello pneumoperitoneo e all’iperdistensione del diaframma.
L’approccio chirurgico al varicocele mediante laparoscopia va bandito. E’ riportato dalla letteratura scientifica internazionale come tale approccio sia associato non solo alla possibilità di danneggiare le arterie testicolari e i linfatici ma anche il rischio ingiustificato e molto elevato di danneggiare intestino, vasi sanguigni, nervi, oltre ad essere associato a embolia polmonare, sanguinamento, peritonite e dolore postoperatorio, pneumoscroto, infezione e dolore alla spalla legata all’induzione dello pneumoperitoneo e all’iperdistensione del diaframma.
Inoltre, richiede l’anestesia generale con intubazione orotracheale, palesemente eccessiva se paragonata agli altri approcci chirurgici. La legatura alta sec. Palomo, caratterizzata da accesso retroperitoneale, sebbene da un lato escluda la possibilità di danno deferenziale, dall’altro si associa al 29% di recidiva e ad un 5-10% di idrocele postoperatorio. Richiede anestesia spinale.
L’approccio open inguinale può non consentire la legatura di tutte le vene del plesso venoso spermatico e si associa nel 13.3% a idrocele postoperatorio. Può essere eseguito in anestesia locale ma, a causa delle trazioni esercitate per l’esposizione del funicolo e l’apertura della fascia del muscolo obliquo esterno per l’accesso al canale inguinale, è associata a disconfort intraoperatorio del paziente, spesso richiede l’anestesia spinale.
L’accesso scrotale, a mio parere troppo basso, è più frequentemente associato ad atrofia testicolare in seguito a danno arterioso sebbene la possibilità di recidiva sia prossima allo zero.
La tecnica da noi preferita è quello sub inguinale microchirugico sec. Marmar. 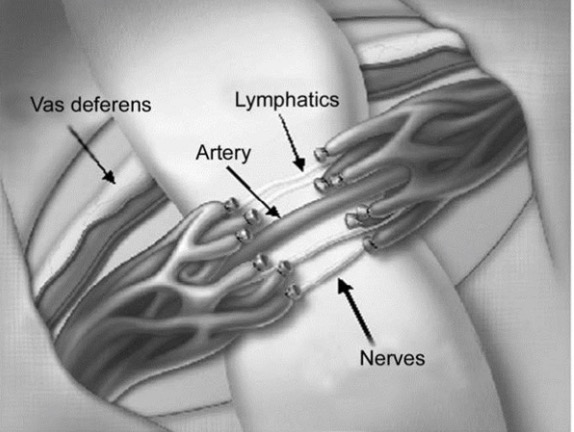 Tale tecnica prevede una piccola incisione cutanea appena al di sotto dell’anello inguinale esterno e, mediante l’ingrandimento ottico e il doppler intraoperatorio, permette la più accurata dissezione degli elementi del funicolo spermatico con conseguente isolamento e preservazione del deferente, delle arterie testicolari, dei vasi linfatici e delle vene costituenti il plesso venoso testicolare (pampiniforme) che verranno successivamente clampate e sezionate.Tale approccio è associato a recidiva nel 0.8 – 4% dei casi e può essere eseguito in anestesia locale con minima morbilità post-operatoria.
Tale tecnica prevede una piccola incisione cutanea appena al di sotto dell’anello inguinale esterno e, mediante l’ingrandimento ottico e il doppler intraoperatorio, permette la più accurata dissezione degli elementi del funicolo spermatico con conseguente isolamento e preservazione del deferente, delle arterie testicolari, dei vasi linfatici e delle vene costituenti il plesso venoso testicolare (pampiniforme) che verranno successivamente clampate e sezionate.Tale approccio è associato a recidiva nel 0.8 – 4% dei casi e può essere eseguito in anestesia locale con minima morbilità post-operatoria.
E’ un intervento che avviene senza ricovero ed in anestesia locale.
Per quanto riguarda le tecniche di radiologia interventistica sono associate al 9 – 10% di recidiva e alla maggiore morbilità e rischio intraoperatorio legato alla tecnica operatoria.
Clicca qui per maggiori informazioni sull'intervento
Che tipo di anestesia viene eseguita prima dell’intervento al varicocele?
Il tipo di anestesia solitamente praticata è di tipo locale, attraverso una piccola puntura in sede inguinale. Utile, al fine di ottenere il massimo confort da parte del paziente, una blanda sedazione.
Quanto dura l’operazione al varicocele?
La durata dell’intervento è di circa mezz’ora.
Dove vengo operato?
L’intevento può essere eseguito in regime di day surgery e il paziente può essere dimesso in giornata e tornare tranquillamente a casa. In alcuni casi, può essere utile una notte di degenza precauzionale.
Farò una anestesia locale o totale?
Il nostro approccio operatorio si basa su anestesia locale.
Quali sono le accortezze preoperatorie?
Prima dell’intervento è necessario accorciare i peli pubici e inguinali e scrotali (tricotomia “a pantaloncino”) al fine di garantire la migliore sterilità durante l’intervento.
Inoltre qualche ora prima dell’inizio dell’intervento è utile eseguire una profilassi antibiotica.
Cosa fare dopo l’intervento al varicocele?
E’ buona norma al termine dell’intervento applicare del ghiaccio sulla ferita per le prime 12-24 ore e indossare un sospensorio scrotale.
Devo eseguire delle medicazioni?
La medicazione viene eseguita dal chirurgo operatore a distanza di qualche giorno dall’intervento. IN caso di impossibilità, può essere eseguito anche dal paziente premunendosi di garze sterili, disinfettante chirurgico (Betadine) e medicazioni adesive. Le medicazioni possono essere eseguite ogni due giorni.
Nel post operatorio verrà prescritto l’utilizzo di un sospensorio scrotale, una terapia antibiotica ed antiinfiammatoria.
Quando viene fatta la visita di controllo?
In assenza di problematiche il controllo clinico solitamente avviene a 5-7 giorni dall’intervento.
Fa male dopo l’intervento? Com’è il post operazione?
Il dolore è minimo e assolutamente sopportabile. Vi può essere una sensazione di tensione a livello della ferita chirurgica e un senso di peso testicolare. Tuttavia la sintomatologia è, nella stragrande percentuale dei casi, responsiva alla terapia medica e non compromette lo svolgimento delle normali attività.
Operazione al varicocele: per quanto tempo devo stare a riposo dopo l’intervento?
Nei primi 3-4 giorni post operatori si consiglia riposo. Successivamente si consiglia di evitare lunghe camminate e lo sforzo fisico come l’attività sportiva e il sollevamento di carichi.
Varicocele e sport: dopo quanto tempo posso riprendere a fare attività sportiva?
Lo sport deve essere evitato per almeno quattordici giorni. Alla visita di controllo sarà, poi, deciso quando iniziare l’attività fisica sportiva sulla base dell’andamento del processo di guarigione.
I punti dopo quanto tempo cadono?
La sutura viene eseguita con fili a rapido riassorbimento che tendono a sfaldarsi già dopo i primi 14 giorni. Nel caso fossero suture non riassorbibili, queste possono essere rimosse dopo circa 7-10 giorni.
Dopo quanto tempo è possibile avere rapporti sessuali?
La ripresa dell’attività sessuale può avvenire, gradualmente, alla scomparsa della sintomatologia (circa tre settimane).
Dopo quanto tempo bisogna ripetere l’ecografia di controllo?
Va eseguito un controllo ecografico a distanza di 15 giorni e a tre mesi dall’intervento.
Dopo quanto tempo ripetere lo spermiogramma per valutare la fertilità dopo varicocele?
E’ necessario ripetere lo spermiogramma ad una distanza di 3-6 mesi dalla data dell’intervento chirurgico.
Lo Studio Medico Izzo offre a Napoli, Caserta, Salerno, Benevento e in Costiera Sorrentina questo trattamento chirurgico.
Bibliografia
Tauber, R., et al. Antegrade scrotal sclerotherapy for the treatment of varicocele: technique and late results. J Urol, 1994. 151: 386
Sigmund, G., et al. Idiopathic varicoceles: feasibility of percutaneous sclerotherapy. Radiology,1987. 164: 161.
Lenk, S., et al. Comparison of different methods of treating varicocele. J Androl, 1994. 15 Suppl: 34S.
Seyferth, W., et al. Percutaneous sclerotherapy of varicocele. Radiology, 1981. 139: 335.
Ivanissevich, O. Left varicocele due to reflux; experience with 4,470 operative cases in forty-two years. J Int Coll Surg, 1960. 34: 742.
Palomo, A. Radical cure of varicocele by a new technique; preliminary report. J Urol, 1949. 61: 604. Goldstein, M., et al. Microsurgical inguinal varicocelectomy with delivery of the testis: an artery and lymphatic sparing technique. J Urol, 1992. 148: 1808.
Jungwirth, A., et al. Clinical outcome of microsurgical subinguinal varicocelectomy in infertile men. Andrologia, 2001. 33: 71.
Miersch, W.D., et al. Laparoscopic varicocelectomy: indication, technique and surgical results. Br J Urol, 1995. 76: 636.
Tan, S.M., et al. Laparoscopic varicocelectomy: technique and results. Br J Urol, 1995. 75: 523.
 contattaci
contattaci



